肝腎症候群
肝腎症候群(HRS) これは非常に重篤で生命を脅かす病気であり、進行した肝疾患を持つ一部の人々の腎機能に影響を及ぼします。 HRS は進行性疾患を持つ人々の間で最も一般的です。 肝硬変 (肝臓の瘢痕化)、ほとんどの場合、次の症状を持つ人に発生します。 腹水 (肝硬変に伴う腹部の体液の蓄積)。この状態は重篤であるため、患者と介護者の両方が合併症、予後、治療の選択肢について認識しておく必要があります。 患者と介護者の関係に関する特別セクションをご覧ください。
種類
肝腎症候群は現在、以下と関連しています。 aかわいい kアイドニー i損傷しており、HRS-AKIと呼ばれます。 「急性」損傷とは、突然起こる損傷を意味します。これを表す古い用語は「I 型肝腎症候群」でした。
- HRS-AKI には、 急激な減少 腎機能が低下し、生命を脅かす腎不全に急速に進行する可能性があります。腎臓はその一部であり、 尿路、 血液を濾過して老廃物や余分な体液を体から除去するなど、多くの必要な身体機能を実行します。腎機能低下の兆候には、排尿量の大幅な減少が含まれる場合があります。混乱;組織と器官の間の体液の蓄積によって引き起こされる腫れ(として知られる状態) 浮腫)および血液中の窒素に富む体内老廃物化合物のレベルが異常に高い(として知られる状態) 高窒素血症).
- 肝硬変患者は、HRS-AKI ではない AKI を発症することがよくあります。 AKI の最も一般的な原因は、十分な水分摂取を妨げる病気による脱水症、または場合によっては利尿剤 (水の丸薬) による過剰な治療による脱水症です。
肝腎症候群には、かつて「II型HRS」と呼ばれるタイプがありました。これには、肝硬変に伴うそれほど重度ではない腎障害のある人々が含まれることを意図していました。最近の研究では、このタイプの腎損傷は実際にはまれであるため、この用語は現在では使用されていないことが示唆されています。
原因となる
HRS-AKI の正確な原因はまだ不明です。肝硬変および腹水のある人の最大 10% が HRS を発症します (国立希少疾患研究所、2022)
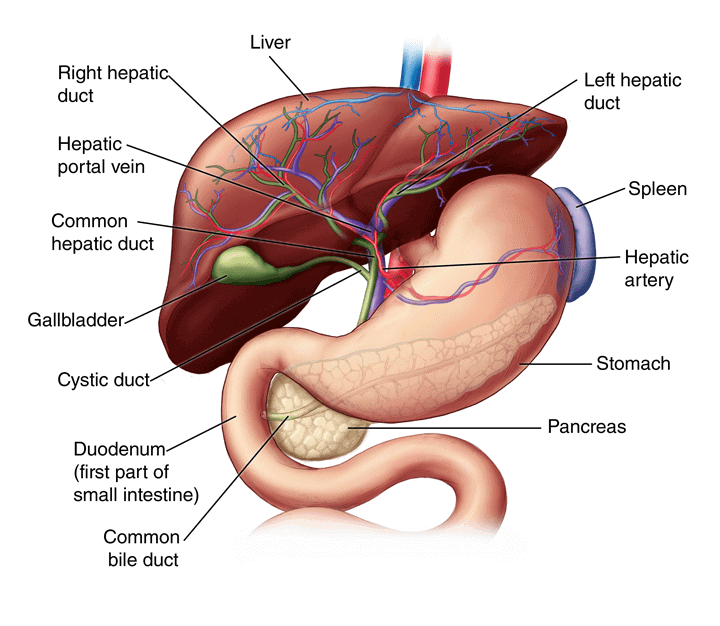
HRS-AKI の主な特徴は、腎臓につながる血管を通る血流の減少です。腎臓への血流が制限されると、時間の経過とともに腎機能が悪化します。腎臓への血流減少の正確な原因は不明ですが、一部の研究者は、消化器官から肝臓に血液を運ぶ門脈内の高圧などの要因の組み合わせが原因ではないかと考えています。この高圧を「高圧」といいます。 門脈圧亢進症。門脈圧亢進症の最も一般的な原因は次のとおりです。 肝硬変 肝臓の
研究者らはまた、肝疾患のある人がHRS-AKIを発症する可能性を高める特定の「引き金」を特定した。 自然発生性細菌性腹膜炎 (SBP) 最も一般的なトリガーの 1 つです。 SBP は、腹腔の内側を覆う膜の感染症です。 HRS-AKI のもう 1 つの原因は、利尿薬の過剰摂取です。
肝硬変がある場合、肝腎症候群を予防するには以下のことが重要です。
- 避ける 非ステロイド性抗炎症薬(NSAID)。これらには、アスピリン、イブプロフェン (Advil、Motrin など)、ナプロキセン (Aleve など)、およびその他多くのジェネリック医薬品およびブランド名医薬品が含まれます。
- MRI や CT スキャンなどの特定の医療検査に使用される造影剤は避けてください。
- アルコール摂取を排除します。肝硬変患者は決してアルコールを摂取してはなりません。
症状
肝腎症候群には、次のようないくつかの一般的な症状があります。
- 疲労
- 腹痛
- 気分が優れない、または全体的に不快感がある
- 尿量の減少
HRS 患者には、次のような進行性肝疾患に関連した症状が見られる場合もあります。
- 皮膚や目に黄色味がかかる(黄疸)血液中の過剰なビリルビン(赤血球の破壊によって生成される)によって引き起こされます
- 腹部に体液が異常に蓄積した状態(腹水)
- 脾臓の肥大 (脾腫)
- 脳機能の一時的な悪化(混乱および/または記憶喪失) 肝性脳症
肝腎症候群の可能性を予測する: 肝臓と腎臓の関係
HRS-AKI を診断するための特別な検査はありません。ただし、肝腎症候群が発生している可能性があることを示す可能性のある検査の 1 つは、肝腎症候群の臨床検査です。 セラム・クレアチン。血清クレアチニンは、腎臓がどの程度機能しているかを測定する検査です。血中にクレアチニンが存在するのは正常です。ただし、レベルが高すぎる場合は、腎臓がうまく機能していないことを示している可能性があります。
臨床検査における正常クレアチニンの一般的な範囲はありますが、測定値に影響を与える要因が存在する可能性があります。たとえば、クレアチニンの測定値は、人の筋肉量や体の大きさに影響される可能性があります。男性と女性では範囲が異なります。一般に、クレアチニンの「正常」範囲は次のとおりです。
- 男性: 0.7 ~ 1.3 mg/dL (61.9 ~ 114.9 μmol/L)
- 女性: 0.6 ~ 1.1 mg/dL (53 ~ 97.2 μmol/L)
医療検査の早い段階で自分のクレアチニンレベルがどのくらいかを知ることが重要です。そうすることで、状況が変化した場合に、元の数値と増加する数値を比較し、変化がどの程度の速さで起こっているかを監視する方法が得られます。
したがって、肝硬変および腹水のあるすべての患者は、定期的に血中クレアチニンを検査する必要があります。利尿薬を使用している場合、特に利尿薬の用量を増やした場合、または新しい利尿薬を追加した場合には、非常に頻繁に血中クレアチニンを検査する必要があります。専門の医師による血清クレアチニン検査の実施と監視、および適切な治療を受けることは、人の生存期間に影響を与える可能性があります。
血清クレアチニン検査は HRS-AKI を診断する唯一の方法ではありませんが、HRS-AKI のリスクがある人は医療提供者と相談する必要がある重要な検査です。
肝腎症候群(HRS)の診断
HRS-AKI を確認する単一の検査は存在しないため、最終的な診断は完全な医学的評価によって行われます。 HRS-AKI の診断は患者によっては非常に難しい場合があるため、HRS-AKI が疑われる患者は専門家、できれば経験豊富な医師の診察を受ける必要があります。 肝臓専門医 彼はこれまでに多くの HRS-AKI 患者を管理してきました。医師は患者の病歴を詳細に聞き、特定の状態が存在するかどうかを知るためにさまざまな検査を指示します。これらの状態には、次のような進行性肝不全が含まれます。 門脈圧亢進症.
腎障害の他の原因を除外するために、過去の病歴や追加の検査も行われます。他に次のような原因が考えられます。
- 以前の泌尿器疾患または腎臓疾患
- 細菌感染
- ショック(体内の血流の突然の低下)
- 腎機能に影響を与える特定の薬剤による最近の治療、またはいわゆる 腎毒性 薬物
- 尿分析 – 医師は定期的に尿を注意深く検査します。 HRS-AKI 患者では、腎細胞に対する炎症や急性損傷の証拠はほとんどありません。
国際腹水クラブ進行性肝硬変とその合併症の分野における科学的研究を奨励する団体であり、HRS-AKI の診断のための特別な基準を開発しました。
肝腎症候群の治療
肝腎症候群の治療に関する役立つビデオは次のとおりです。 https://alfevents.org/poster-competition/support-2023/#dannykwon.
HRS-AKI の治療を検討する際の最初の目標は、肝機能を改善し、腎障害を予防することです。医師はHRS患者を注意深く観察します。彼らは多くの場合、肝疾患の根本的な原因に対処しようとします。さらに、発生した腎臓損傷に対処するために特定の措置が講じられることになります。腎臓の問題の最初の兆候が見られたら、医師は患者に利尿薬の服用を中止し、腎臓をさらに傷つける可能性のあるNSAIDやその他の薬の使用を避けるよう求められます。医師は感染症も監視し、感染した場合は治療します。
患者さんの個々の状況に応じて、血流を改善するための薬が投与される場合があります。アルブミンは治療法の 1 つであり、HRS 患者の状態を安定させる最良の方法を提供するために他の治療法と組み合わせることができます。
HRS 患者には薬物療法が役立つ場合がありますが、現在のガイドラインでは次のことが示唆されています。 肝臓移植 おそらく最良の治療法です。肝移植を検討するかどうかの決定は、経験豊富な肝臓専門医が行う必要があり、通常は腎臓内科医、外科医、移植チーム全体と協力して行われます。一部の人々は移植を受けることができないほど病気で医学的に不安定である可能性があります。
HRS-AKI の治療としてよく考慮される治療法は、腎代替療法 (透析)。透析にはいくつかの種類があり、この治療法は体内から老廃物、塩分、余分な水分を除去し、健康な腎臓が通常行う他の機能を実行します。 HRS-AKI 患者は通常、特定の種類の透析のみの候補となります。
腎損傷の証拠がある人は、利尿薬(腎機能を悪化させる可能性がある)を避け、感染症を迅速に治療し、電解質バランスを維持するよう医療チームからアドバイスされるべきです。体内の主な電解質には、ナトリウム、カリウム、カルシウム、マグネシウム、リン酸塩、塩化物が含まれます。医療提供者は、いくつかの検査で電解質レベルを判定し、不均衡に対処する最適な方法を推奨できます。
HRS-AKI の影響を受ける人々、特に透析が必要な人々、または計画された透析までの数か月間で進行性腎不全に苦しむ人々 肝臓移植、も必要になる場合があります 腎臓移植。肝臓移植が成功した後でも、腎臓の問題が続く場合があり、場合によっては透析が必要になることがあります。
移植を受けられない人、または移植を待っている人のための他の選択肢には次のものがあります。
- 低すぎる血圧を上昇させる薬
- アルブミンは腎臓の機能を改善します
臨床試験は、さまざまな病気を持つ人々に対する新しい治療法をテストする研究です。このページの下部で臨床試験の詳細を確認し、臨床試験があなたに適しているかどうかを医師に相談してください。
患者と介護者の経験
肝腎症候群(HRS)が発生すると、患者やその介護者、愛する人にとって恐怖と混乱を招く可能性があります。患者の健康状態が悪化した場合、ほぼ確実に入院し、状況によっては集中治療室(ICU)に入れられることになります。この間に多くの医学的検査が行われることになる。腹水が存在する場合は、腹水が排出されます。体液の量はさまざまですが、多くの場合、穿刺と呼ばれる処置によって数リットルが除去されます。上記の薬も処方されます。
HRS-AKI で入院している人は、非常に衰弱し、疲労を感じ、周囲の人々に無反応になることがよくあります。肝臓の働きが低下すると、皮膚や白目が黄色く見えることがあります。これを黄疸といいます。筋肉量が減少する可能性があり、たとえ少しでも動き回れるとしても、多くの介助が必要となり、転倒の危険が生じる可能性があります。
入院中、人はさまざまな種類の医師の診察を受けます。 HRS-AKI では、肝臓専門医 (肝臓専門医または胃腸科医) と腎臓専門医 (腎臓専門医) の間のケアの調整が必要です。HRS は生存に脅威をもたらすため、当面の目標は、薬剤の使用と腎臓透析の開始により患者の状態を安定させることです。健康な腎臓が通常行う仕事の一部を行います。病院内でのこのケアの調整は、状況に応じて数か月続く場合があります。患者の特定のニーズに応じて、患者は ICU から別の部屋に移送される場合があります。
HRS-AKI 患者は、最終的に肝臓および/または腎臓の移植が必要になる場合があります。実際、HRS-AKI 患者を助ける治療法は存在しますが、ほとんどの患者にとって移植が最終目標です。ただし、移植を受けるには医学的に十分に安定している必要があります。したがって、新たに診断され重篤な状態にある人は、直ちに移植の評価と手術を受ける候補者ではない可能性があります。また、移植が承認された場合でも待機リストが存在し、適合する移植者が見つかるまでに時間がかかる場合があることにも注意することが重要です。
介護者と患者が知っておくべきこと
肝疾患と HRS-AKI が進行すると、混乱や見当識障害が発生する可能性があります。 HRS 患者は、診療予約中に提示された情報を理解するのが難しい場合や、医療チームから聞いた貴重な情報を忘れてしまう場合があります。これは症候群自体が原因である可能性がありますが、起こっていることに圧倒されていることが原因である可能性もあります。進行性肝疾患のある人は誰でも、検査結果とケア計画をよりよく理解できるように、医療相談の際に介護者、家族、または友人に同席してもらうことをお勧めします。何らかの病状に対処する場合、部屋に 2 組の耳があれば、病気、治療法の選択、その他の重要な詳細に関する情報を見逃す可能性が低くなります。予約の際に介護者や愛する人が立ち会ってくれることは、ほとんどの場合、病気の人だけでなく、最も近くにいてケアを手伝ってくれている人にとっても役立ちます。
介護者や患者支援ネットワーク内の人々は、多くの場合、患者の目や耳となることができます。彼らは治療について質問したり、説明を受けたりしたいと思うかもしれません。メモを取るのは問題ありません。後で特定の詳細を簡単に思い出せない場合に役立ちます。退院の時期によっては、在宅ケアの手配が必要になる場合があります。服薬管理や患者のバイタルサインや全体的な健康状態の在宅モニタリングを支援するために、訪問看護師やその他の在宅ケア専門家を呼ぶこともできます。介護者は患者の保険会社に問い合わせて、どのようなサービスが補償対象となるかを確認できます。
HRS-AKI が原因で予後が悪い場合でも、治療の選択肢がある可能性があります。たとえば、患者は緩和ケアを受ける資格があるかもしれません。緩和ケアとは、慢性疾患の治療と快適なケアを提供できることを意味します。緩和ケアは自宅だけでなく医療現場でも提供できます。緩和ケア チームは、医師、看護師、栄養士、ソーシャル ワーカー、宗派を超えた牧師などで構成され、ケアを監督し、服薬管理を支援し、希望に応じて患者に感情的および精神的なサポートを提供します。精神的サポートサービスは、家族やサポートネットワーク内の人々にも提供されます。緩和ケアについて詳しく知りたい方はこちらをご覧ください https://liverfoundation.org/resource-center/palliative-care/.
緩和ケアから始めてホスピスケアに移行することを選択する人もいるかもしれません。ホスピスケアは、ケアの焦点を病気の治療から快適なケア手段の提供に移します。ケアは患者のニーズに応じて、医療施設内または自宅で提供できます。ホスピスケアチームは緩和ケアのチームと同じです。しかし、病気そのものの治療は中止され、焦点は快適なケアのみに移ります。特定の薬剤はケアプランから削除される場合があります。患者の健康状態は定期的に評価され、必要に応じてサービスを追加したり、在宅訪問の頻度を増やしたりすることができます。
肝腎症候群を抱えて生きる人の展望
肝硬変や肝不全を患っている人が HRS-AKI を発症すると、その見通しはさらに悪化します。ほとんどの患者は、治療を受けなければ腎不全の発症から数週間以内に死亡します。実際、50% の人が診断後 2 週間以内に死亡し、80% の人が診断後 3 か月以内に死亡します。
早期発見が重要です。 HRS-AKI に罹患している人は、この状態が早期に診断されれば生存の可能性が高くなります。彼らは腎臓障害に対して迅速な治療を受けます。繰り返しますが、 肝臓移植 個人の医学的状況や移植用の肝臓の入手可能性に応じて、選択肢となる場合があります。生体関連肝移植も選択肢となる場合があります。介護者にとって役立つ情報は、https://liverfoundation.org/resource-center/caregiver-resources/ でご覧いただけます。
医師に尋ねるべき質問
- 肝腎症候群を発症するリスクはありますか?なぜ、あるいはなぜそうではないのでしょうか?
- クレアチニンとは何なのか、そしてそれが肝臓や腎臓の機能とどのような関係があるのか説明していただけますか?
- 私のクレアチニンレベルをチェックしてもらえますか?どのくらいの頻度で?
- クレアチン値が高くなると、どの時点で腎機能が心配になりますか?
- 肝腎症候群を発症する可能性を下げるためにできることはありますか?
- 肝腎症候群を予防したり、肝腎症候群を制御したりするためにどのような薬を服用できるかを確認してもらえますか?
- 在宅医療の援助を求めるべきでしょうか?訪問看護師や他の医療専門家が必要となるような特別なニーズはありますか?
- 腎障害が発生した場合、治療について専門医に相談する必要がありますか?その場合は腎臓専門医を紹介してもらえますか?
- 腎機能が悪化すると透析が必要になりますか?
- 肝臓および/または腎臓の移植は私に適していますか?なぜ、あるいはなぜそうではないのでしょうか?
- 私の生存予後 (見通し) はどのようなものですか?
- 生存予後が悪い場合、緩和ケアまたはホスピスケアを検討すべきでしょうか?これらの種類のケアの違いについて説明していただけますか?
- 緩和ケアまたはホスピスケアを始めたい場合、どのようにプロセスを開始すればよいですか?
あなたが医師の場合、HRS の重症患者の治療方法に関する新しいオンデマンド プログラムを利用して、3 年 2024 月 XNUMX 日まで CME クレジットを獲得できます。
臨床試験を検索する
臨床試験は、新しい医療アプローチが人々にどの程度効果があるかをテストする研究です。 実験的治療法を臨床試験で人間の被験者でテストする前に、臨床検査または動物研究で効果が示されている必要があります。 その後、最も有望な治療法が臨床試験に移行され、その目的は、病気を安全かつ効果的に予防、スクリーニング、診断、または治療するための新しい方法を特定することです。
新しい治療法に関する最新情報を得るには、これらの試験の進行状況と結果について医師に相談してください。臨床試験への参加は、肝疾患とその合併症の治癒、予防、治療に貢献する素晴らしい方法となります。
新しい治療法の可能性が研究されています。国立衛生研究所では、肝腎症候群 (HRS) やその他の症状の治療に関する民間および公的資金による臨床研究について学ぶことができます。 臨床試験検索者 または こちらをクリック.
最終更新日: 22 年 2024 月 01 日午後 45 時 XNUMX 分