Syndrome de Crigler-Najjar
Le syndrome de Crigler-Najjar (SNC), du nom des deux médecins qui ont décrit la maladie pour la première fois en 1952, John Crigler et Victor Najjar, est une maladie héréditaire rare et potentiellement mortelle qui affecte le foie. Le SNC est caractérisé par un taux élevé d'une substance toxique appelée bilirubine dans le sang (hyperbilirubinémie).
La bilirubine est produite au cours du processus normal de dégradation des globules rouges. Afin d'être éliminée du corps, la bilirubine subit une réaction chimique dans le foie où une enzyme appelée uridine diphosphate glucuronosyltransférase (UGT) convertit la forme toxique de la bilirubine en une forme soluble (un processus connu sous le nom de «conjugaison de la bilirubine») qui peut être éliminé du corps par la bile et dans les intestins. Voir le graphique intitulé État normal ci-dessous.
Dans le SNC, l'enzyme UGT est soit complètement inactive (SNC de type I) soit sévèrement réduite (SNC de type II). Dans les deux types, la bilirubine n'est pas correctement décomposée et ne peut pas être excrétée dans la bile. Des niveaux élevés de bilirubine non conjuguée s'accumulent dans le sang et cela conduit à la jaunisse et peut se déplacer vers le cerveau et entraîner une forme sévère de lésions cérébrales appelée kernictère (plus à ce sujet ci-dessous). Le SNC de type I, dans lequel le corps ne produit pas ou très peu d'UGT, est beaucoup plus sévère et peut entraîner la mort dans la petite enfance. Le SNC de type II, dans lequel le corps produit des quantités modérées mais réduites d'UGT, est moins grave, moins susceptible de provoquer un kernictère, et les patients peuvent répondre à certains médicaments. Voir le graphique intitulé État anormal ci-dessous.
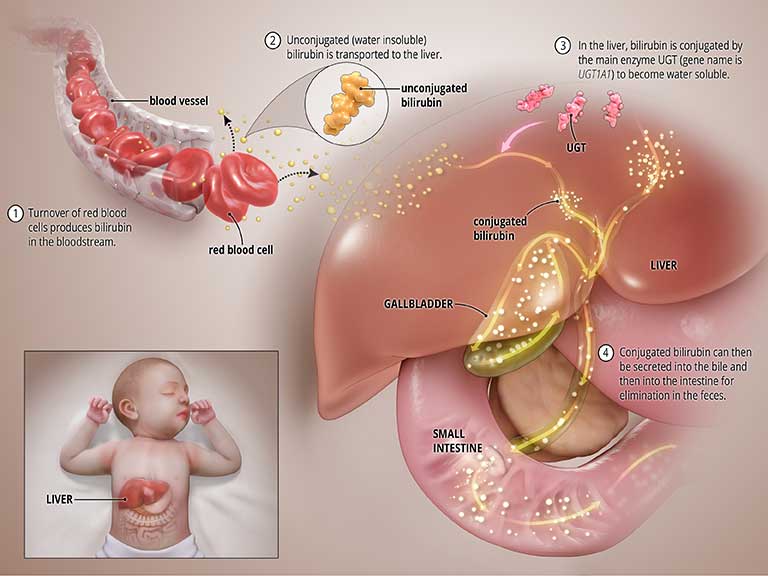
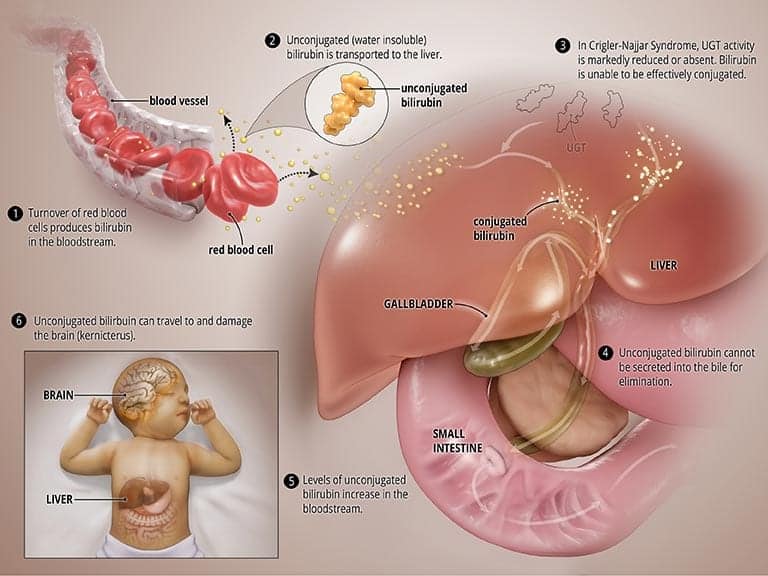
Qu'est-ce qui cause le SNC?
Le SNC est causé par une mutation du gène UGT1A1 responsable de l'enzyme UGT dans le foie. Il est autosomique récessif, ce qui signifie que le bébé doit hériter d'un gène UGT1A1 endommagé de la mère et du père pour être affecté. Lorsque cela se produit, la production d'UGT est soit éliminée (SNC de type I), soit considérablement réduite (SNC de type II), ce qui entraîne une accumulation de bilirubine dans le sang.
Si un seul parent transmet le gène, un enfant peut être atteint d'une maladie moins grave connue sous le nom de Syndrome de Gilbert.
Qui est impacté par le CNS?
On estime que moins de 1 nouveau-né sur 1 million est atteint du SNC dans le monde. En raison de la nature génétique de la maladie, les deux parents doivent être porteurs de la mutation pour que leur enfant soit atteint.
Quels sont les symptômes du SNC?
Les symptômes du SNC de type I deviennent généralement apparents peu de temps après la naissance. Les nourrissons atteints développent une jaunisse sévère, un jaunissement de la peau, des muqueuses et du blanc des yeux. Ces symptômes persistent après les trois premières semaines de vie.
Les nourrissons sont à risque de développer un kernictère, également connu sous le nom d'encéphalopathie à bilirubine, au cours du premier mois de vie. Le kernictère est une maladie neurologique potentiellement mortelle dans laquelle des niveaux toxiques de bilirubine s'accumulent dans le cerveau, causant des dommages au système nerveux central. Les premiers signes de kernictère peuvent inclure un manque d'énergie (léthargie), des vomissements, de la fièvre et / ou une alimentation insatisfaisante. D'autres symptômes qui peuvent suivre incluent l'absence de certains réflexes (réflexe de Moro); spasmes musculaires légers à sévères, y compris les spasmes dans lesquels la tête et les talons sont pliés ou cambrés vers l'arrière et le corps s'incline vers l'avant (opisthotonus); et / ou des mouvements musculaires involontaires incontrôlés (spasticité). En outre, les nourrissons atteints peuvent téter ou allaiter faiblement, développer un cri aigu et / ou présenter une diminution du tonus musculaire (hypotonie), entraînant une «mollesse» anormale.
Le kernictère peut entraîner des symptômes plus légers tels que la maladresse, des difficultés de motricité fine et un sous-développement de l'émail des dents, ou il peut entraîner des complications graves telles qu'une perte auditive, des problèmes de perception sensorielle, des convulsions et des contorsions lentes, continues et involontaires. mouvements (athétose) des bras et des jambes ou de tout le corps. Un épisode de kernictère peut finalement entraîner des lésions cérébrales potentiellement mortelles.
Bien que le kernictère se développe généralement tôt au cours de la petite enfance, dans certains cas, les individus atteints du SNC de type 1 peuvent ne pas développer de kernictère jusqu'à plus tard dans l'enfance ou au début de l'âge adulte. Les patients chez qui la concentration sanguine de bilirubine est maintenue à des niveaux sûrs par exposition à la lumière (voir ci-dessous sous traitement) peuvent développer un kernictère à tout âge si le traitement par la lumière est interrompu ou si le patient est affecté par d'autres maladies.
Le syndrome de Crigler-Najjar de type 2 est moins sévère que celui de type 1. Certaines personnes n'ont été diagnostiquées qu'à l'âge adulte. Les nourrissons atteints développent une jaunisse, qui augmente pendant les périodes où un nourrisson est malade (maladie concomitante), n'a pas mangé pendant une période prolongée (jeûne prolongé) ou est sous anesthésie générale. Le kernictère est rare dans le syndrome de Crigler-Najjar de type II, mais peut survenir en particulier lorsqu'une personne affectée est malade, ne mange pas ou est sous anesthésie.
Comment le SNC est-il diagnostiqué?
Une jaunisse sévère dans les jours suivant la naissance peut conduire à une suspicion de syndrome de Crigler-Najjar. Cela peut être confirmé par une évaluation clinique, des antécédents familiaux, des tests génétiques et de laboratoire. Par exemple, des tests sanguins révéleraient un taux élevé de bilirubine non conjuguée dans le sang ou un manque de bilirubine conjuguée dans la bile.
Des tests génétiques pour identifier les mutations du gène UGT1A1 peuvent également confirmer le diagnostic.
Comment le SNC est-il traité?
Le principal objectif du traitement du syndrome de Crigler-Najjar est de réduire la quantité de bilirubine non conjuguée dans le sang aussi rapidement et systématiquement que possible. Ceci est accompli de différentes manières pour le CNS de type I et le CNS de type II.
Le SNC de type I est principalement géré par photothérapie, dans laquelle l'enfant est exposé à une lumière LED bleue dans un appareil similaire à un lit de bronzage. La lumière contourne le besoin de conjugaison et décompose la bilirubine non conjuguée, qui peut ensuite être excrétée dans la bile et les intestins pour être éliminée. Cependant, la photothérapie est un processus fastidieux, nécessitant 10 à 12 heures de thérapie par jour. L'exposition prolongée à la lumière provoque un épaississement de la peau de l'enfant, augmentant le besoin d'un régime de photothérapie plus intense. Le besoin de photothérapie nuit considérablement à la qualité de vie.
Transplantation de foie est un traitement potentiellement vital pour les patients Crigler-Najjar. Un nouveau foie possède l'enzyme capable de convertir la bilirubine non conjuguée (qui ne peut pas être excrétée du corps) en bilirubine conjuguée (qui peut être excrétée par le corps).
Les patients ont toujours la mutation génique à l'origine du déficit en glucuronyl transférase et peuvent toujours transmettre l'anomalie à leurs enfants.
Bien que certaines personnes atteintes du SNC de type II puissent nécessiter une photothérapie pendant les épisodes d'hyperbilirubinémie sévère, la plupart sont bien contrôlées avec un traitement quotidien par phénobarbital.
Quel est le pronostic pour une personne vivant avec le SNC?
Avec un traitement approprié, les patients atteints du SNC de type II peuvent vivre une vie relativement normale.
Malheureusement, les personnes atteintes du SNC de type I ont beaucoup plus de difficultés, avec le risque de lésions cérébrales graves et irréversibles, et les seuls traitements disponibles perdent de leur efficacité à mesure que l'enfant vieillit, ce qui rend nécessaire une greffe qui sauve des vies et recherche des thérapies alternatives. beaucoup plus urgent.
Quelle est l'orientation future de la recherche sur le SNC?
Les recherches en cours sur le syndrome de Crigler-Najjar comprennent des efforts pour concevoir des thérapies pour remplacer l'enzyme manquante ou déficiente. Des essais cliniques de thérapie génique, dans lesquels le gène anormal UGT1A1 chez les individus du SNC est remplacé par un gène UGT1A1 normal afin que le corps puisse fabriquer de l'UGT fonctionnel, sont actuellement en cours. La thérapie génique pourrait être un remède permanent et à vie de cette maladie si elle est prouvée avec succès dans les essais cliniques. Les chercheurs étudient également si l'introduction de cellules hépatiques normales dans le foie du CN pourrait fournir suffisamment d'enzymes pour corriger le déficit en UGT1A1. Cependant, cette «transplantation» de cellules hépatiques saines nécessiterait une immunosuppression à vie, similaire à la transplantation hépatique conventionnelle. Plus d'informations sur les essais cliniques en cours peuvent être trouvées en utilisant notre pratique Localisateur d'essais cliniques, ou chez www.clinicaltrials.gov.
Histoires de patients
Rechercher un essai clinique
Les essais cliniques sont des études de recherche qui testent l'efficacité des nouvelles approches médicales chez l'homme. Avant qu'un traitement expérimental puisse être testé sur des sujets humains dans le cadre d'un essai clinique, il doit avoir démontré un bénéfice dans des essais en laboratoire ou des études de recherche animale. Les traitements les plus prometteurs sont ensuite transférés dans des essais cliniques, dans le but d'identifier de nouvelles façons de prévenir, de dépister, de diagnostiquer ou de traiter une maladie en toute sécurité et efficacement.
Discutez avec votre médecin des progrès en cours et des résultats de ces essais pour obtenir les informations les plus récentes sur les nouveaux traitements. Participer à un essai clinique est un excellent moyen de contribuer à la guérison, à la prévention et au traitement de la maladie du foie et de ses complications.
Commencez votre recherche ici pour trouver des essais cliniques qui ont besoin de personnes comme vous.
Dernière mise à jour le 16 août 2023 à 12h20