Maladie hépatique stéatosique associée à un dysfonctionnement métabolique (MASLD)
Aperçu
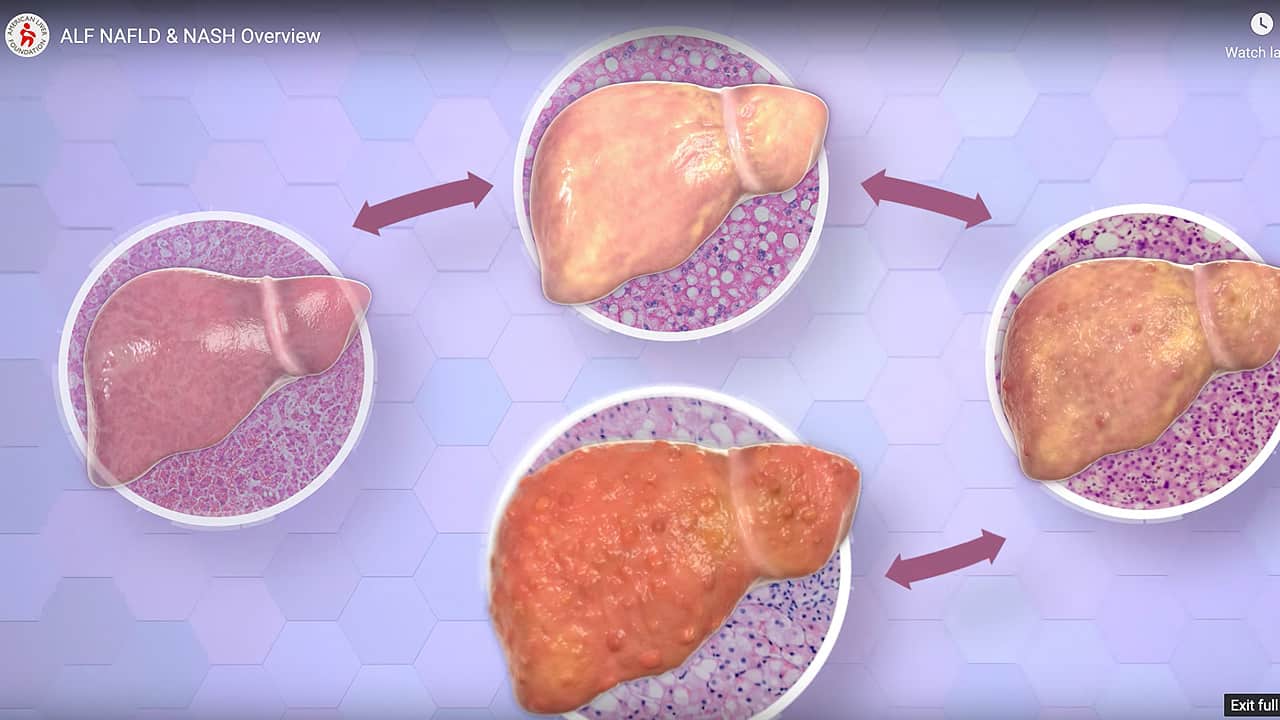
La maladie hépatique stéatosique associée à un dysfonctionnement métabolique (MASLD) est une accumulation de graisses dans les cellules hépatiques, non causée par l'alcool. La MASLD était auparavant appelée NAFLD, ou stéatose hépatique non alcoolique. Il est normal que le foie contienne des graisses. Cependant, si plus de 5 à 10 % du poids du foie est constitué de graisses, on parle de stéatose hépatique.
La forme la plus avancée de MASLD est la stéatohépatite associée à un dysfonctionnement métabolique (MASH). La MASH était autrefois connue sous le nom de NASH, ou stéatohépatite non alcoolique. La MASH provoque un gonflement et des lésions du foie.
Nous encourageons les adultes vivant avec MASH/NASH à visiter notre page d’essais cliniques MASH en vedette pour en savoir plus sur les opportunités potentielles dans leur région. Visitez la page aujourd'hui.
Découvrir que vous souffrez de MASLD peut être intimidant, mais regardez comment Shawanna a relevé le défi et inverse son diagnostic grâce à une perte de poids, une alimentation saine et de l'exercice !
Aperçu des faits
- Àpropos 100 millions On estime que 25 % des personnes aux États-Unis souffrent de MASLD (anciennement appelée NAFLD).
- MASLD est le forme la plus courante de maladie du foie chez les enfants et a plus que doublé au cours des 20 dernières années.
Symptômes et causes
Apprenez-en plus sur MASLD/MASH avec cette infographie imprimable.
La maladie hépatique stéatosique associée à un dysfonctionnement métabolique, ou MASLD (anciennement appelée NAFLD), tend à se développer chez les personnes présentant une masse grasse importante, un diabète, un taux de cholestérol élevé ou un taux élevé de triglycérides. L'association de ces affections est appelée syndrome métabolique. Une perte de poids rapide et de mauvaises habitudes alimentaires peuvent également entraîner une MASLD. Certains médicaments peuvent augmenter le risque de développer une MASLD. Il est toutefois important de noter que certaines personnes développent une stéatose hépatique même si elles ne présentent pas les risques les plus courants.
Quel est le lien entre le MASLD et la santé cardiaque ?
La maladie hépatique stéatosique associée à un dysfonctionnement métabolique (MASLD, anciennement NAFLD) et les maladies cardiaques ont des causes similaires, notamment le syndrome métabolique. Le syndrome métabolique regroupe des problèmes de santé incluant un taux élevé de triglycérides, une glycémie élevée, le prédiabète, le diabète de type 2 et l'hypertension artérielle. Parmi les autres facteurs, on peut citer l'obésité et l'excès de graisse abdominale.
Les recommandations médicales actuelles soulignent l'importance de discuter du lien entre stéatose hépatique massive et maladie cardiaque avec un professionnel de santé si vous souffrez de stéatose hépatique massive. Bien que la santé de votre foie puisse vous inquiéter, les décès par maladie cardiovasculaire (MCV) sont plus fréquents que les complications hépatiques chez les personnes atteintes de stéatose hépatique. Même si la stéatose hépatique évolue vers une fibrose importante (cicatrisation hépatique, voire quasi-cirrhose), le risque de MCV reste supérieur au risque de complications hépatiques.
Que se passe-t-il si le MASLD s’aggrave ?
La maladie hépatique associée à un dysfonctionnement métabolique (MASLD), anciennement appelée NALFD, peut s'aggraver et provoquer une inflammation (hypertrophie ou gonflement) et des lésions hépatiques appelées stéatohépatite associée à un dysfonctionnement métabolique, ou MASH. La MASH était autrefois connue sous le nom de NASH, ou stéatohépatite non alcoolique. Avec le temps, l'inflammation peut entraîner une cicatrisation du foie et évoluer vers une cirrhose irréversible. Un diagnostic précoce de MASLD et le suivi des conseils médicaux peuvent réduire le risque d'évolution de la MASLD vers une MASH et une cirrhose.
Quels sont les symptômes du MASLD et du MASH ?
La MASLD (anciennement appelée NAFLD) ne présente souvent aucun symptôme. Cependant, si des symptômes apparaissent, ils incluent généralement une fatigue extrême, une faiblesse, une gêne ou des douleurs abdominales.
Si la MASLD évolue vers la MASH (anciennement appelée NASH), d'autres symptômes peuvent apparaître. Ceux-ci peuvent inclure une jaunisse (jaunissement des yeux et de la peau), des démangeaisons intenses, une accumulation de liquide dans l'abdomen (ascite) et dans les chevilles (œdème). Une confusion mentale peut parfois survenir.
Qu'en est-il du MASLD et de la grossesse ?
Bien que la MASLD (anciennement appelée NAFLD) puisse toucher des personnes de tous âges, sexes et origines ethniques, il est important de prendre en compte ses implications spécifiques pendant la grossesse et chez les femmes qui envisagent une grossesse. La MASLD touche environ 18 % des femmes enceintes, et la grossesse peut aggraver une MASLD existante en raison des changements hormonaux normaux, principalement liés à l'augmentation des œstrogènes, et à la résistance naturelle à l'insuline liée à la grossesse.
Les facteurs de risque de développer une MASLD pendant la grossesse sont similaires à ceux observés en dehors de la grossesse : obésité, diabète préexistant, diabète gestationnel antérieur et âge maternel avancé. Un diagnostic de MASLD avant la grossesse est associé à un risque accru de diabète gestationnel, de complications hypertensives telles que la prééclampsie, d'accouchement prématuré, d'issues fœtales défavorables et de développement d'obésité et de MASLD chez l'enfant. Le diagnostic repose généralement sur une échographie après la recherche d'autres causes d'élévation des enzymes hépatiques.
Une fois le MASLD diagnostiqué, la prise en charge se concentre sur des changements d'hygiène de vie (modifications alimentaires et activités physiques appropriées autorisées pendant la grossesse), car il n'existe aucun médicament approuvé pour le MASLD pendant la grossesse. Avant la grossesse, des conseils préconceptionnels, une gestion du poids et un contrôle optimal de la glycémie sont des mesures importantes pour prévenir l'apparition ou la progression du MASLD. Il est important de noter que l'allaitement maternel peut réduire le risque de MASLD pour la mère et l'enfant. Enfin, une surveillance étroite pendant la grossesse est essentielle pour réduire les risques et améliorer l'issue de la grossesse, tant pour la mère que pour l'enfant. Téléchargez une fiche d’information sur la MASLD (NAFLD) et la grossesse.
Diagnostic et Tests
Une MASLD peut être suspectée si les analyses sanguines révèlent des taux d'enzymes hépatiques supérieurs à la normale. En général, les médecins doivent écarter d'autres causes probables d'un taux d'enzymes hépatiques supérieur à la normale avant de pouvoir confirmer avec certitude la présence d'une MASLD. Il est important de comprendre que certaines personnes présentent une MASLD même si leurs taux d'enzymes hépatiques sont normaux. Les médecins examineront les antécédents médicaux du patient et prescriront souvent des examens complémentaires, comme une échographie, qui permet d'observer l'aspect du foie et de déceler toute anomalie.
Gestion et traitement
Une alimentation saine et une activité physique régulière peuvent contribuer à prévenir l'apparition de lésions hépatiques ou à les inverser dès les premiers stades. Voici quelques suggestions pour les personnes atteintes de MASLD :
- Consultez un spécialiste du foie (gastro-entérologue ou hépatologue) pour surveiller et vous conseiller sur la santé de votre foie.
- Si vous êtes en surpoids ou obèse, parlez-en à votre médecin ou à un diététiste pour en savoir plus sur la planification de repas sains qui peuvent vous aider à perdre du poids.
- Si vous avez un taux de cholestérol ou de triglycérides élevé, discutez avec votre médecin de la façon de réduire vos chiffres à un niveau plus sain.
- Si vous souffrez de diabète, parlez à votre médecin de la gestion de votre état.
- Évitez l'alcool (bière, vin, alcools forts) pour réduire le risque de dommages supplémentaires au foie.
Il existe de nouveaux traitements qui peuvent aider les personnes atteintes de MASLD. Il est donc important de discuter si ces médicaments peuvent vous convenir si vous avez reçu un diagnostic de cette maladie.
Prévention
Il existe des mesures que l'on peut prendre pour réduire le risque de développer une MASLD (anciennement appelée NAFLD). Parmi celles-ci :
- Maintenez un poids santé.
- Mangez des repas contenant des protéines maigres, des grains entiers, des fruits, des légumes, des huiles saines et des produits laitiers faibles en gras.
- Essayez d’inclure une sorte de mouvement physique la plupart des jours de la semaine. Si vous n'êtes pas physiquement actif actuellement, discutez avec votre médecin des types d'activités que vous pouvez pratiquer et qui sont sans danger pour vos capacités physiques actuelles.
- Limitez ou évitez la consommation d’alcool.
- Ne prenez que les médicaments dont vous avez besoin et suivez les recommandations posologiques.
Perspectives et pronostics
Le pronostic des personnes atteintes de MASLD dépend du stade d'avancement de la maladie. Les personnes atteintes de MASLD à un stade précoce et en étroite collaboration avec leur médecin peuvent se porter très bien pendant de nombreuses années, et dans certains cas, la maladie peut être inversée. D'autres personnes présentant des lésions hépatiques plus avancées associées à la MASH présentent un risque plus élevé de développer une cirrhose (cicatrisation) et un cancer primitif du foie (carcinome hépatocellulaire).
Toute personne atteinte de MASLD ou de MASH doit être prise en charge par un spécialiste du foie (gastro-entérologue ou hépatologue) et suivre les recommandations des médecins en matière d'analyses de laboratoire, d'échographies ou de scintigraphies hépatiques pour surveiller sa santé.
Vivre avec MASLD
Il est conseillé aux personnes ayant reçu un diagnostic de MASLD de suivre le calendrier recommandé de consultations et d'examens médicaux. Si possible, envisagez de consulter un diététicien ou un nutritionniste qui pourra vous fournir des informations utiles sur les options alimentaires saines. L'activité physique peut également être bénéfique ; parlez-en à votre médecin pour vous assurer de pouvoir commencer un programme d'exercice en toute sécurité.
Questions à poser à votre médecin
- Quelle est ma condition qui suggère une MASLD (anciennement appelée NAFLD) ?
- La NAFLD (Masld) peut-elle être inversée ? Combien de temps ce processus peut-il prendre ?
- Ai-je une fibrose ou une cirrhose (cicatrisation précoce ou avancée du foie) ?
- Si j’ai une cirrhose, à quel point est-elle avancée ?
- Quels types de changements alimentaires et de style de vie me suggérez-vous d’apporter ?
- Pouvez-vous me recommander un diététiste ou un nutritionniste pour m'aider à planifier des repas sains ?
- Quels types d'activités physiques me convient-il de faire?
- Existe-t-il un traitement ou un médicament contre le MASLD ? Existe-t-il des essais cliniques qui pourraient m'être bénéfiques ?
- Existe-t-il un traitement ou un médicament contre le syndrome de MASH ? Existe-t-il des essais cliniques qui pourraient m'être bénéfiques ?
- La perte de poids inversera-t-elle cette maladie et aidera-t-elle mon foie à retrouver une pleine santé ?
Groupe de soutien
Groupe de soutien MASH (anciennement appelé NASH) sur Facebook
Visitez le groupe de soutien de l'American Liver Foundation sur la stéatose associée au dysfonctionnement (MASH) (anciennement appelée NASH ou stéatose non alcoolique) sur Facebook. Pour plus de détails cliquer ici…
Essais cliniques
Nous encourageons les adultes vivant avec MASLD à visiter notre page Essais cliniques pour en savoir plus sur les opportunités dans leur région. Visitez notre page Essais cliniques dès aujourd'hui.
Nouvelle nomenclature (nom) de la NAFLD
La MASLD, ou maladie hépatique associée à un dysfonctionnement métabolique, est le nouveau nom de la NAFLD (stéatose hépatique non alcoolique). Apprenez-en davantage sur les nouveaux changements de nomenclature (terminologie) ici.
Vidéos
Histoires de patients
Rechercher un essai clinique
Les essais cliniques sont des études de recherche qui testent l'efficacité des nouvelles approches médicales chez l'homme. Avant qu'un traitement expérimental puisse être testé sur des sujets humains dans le cadre d'un essai clinique, il doit avoir démontré un bénéfice dans des essais en laboratoire ou des études de recherche animale. Les traitements les plus prometteurs sont ensuite transférés dans des essais cliniques, dans le but d'identifier de nouvelles façons de prévenir, de dépister, de diagnostiquer ou de traiter une maladie en toute sécurité et efficacement.
Discutez avec votre médecin des progrès en cours et des résultats de ces essais pour obtenir les informations les plus récentes sur les nouveaux traitements. Participer à un essai clinique est un excellent moyen de contribuer à la guérison, à la prévention et au traitement de la maladie du foie et de ses complications.
Commencez votre recherche ici pour trouver des essais cliniques qui ont besoin de personnes comme vous.
Révisé médicalement en avril 2025.
Dernière mise à jour le 7 avril 2026 à 05h28