Mois de la sensibilisation au foie: la cirrhose
Arrêtons la progression de la maladie du foie
Avez-vous eu l'occasion de lire notre article de blog sur la fibrose et la mise en scène de la maladie du foie? Sinon, vérifiez-le ici.
Pour rappel, la fibrose est le processus d'accumulation de tissu cicatriciel dans le foie, remplaçant les cellules fonctionnelles saines, et provoquant un raidissement ou un durcissement du foie qui réduit le flux sanguin. La dernière étape de la fibrose est la cirrhose. La cirrhose est l'endroit où votre foie est gravement cicatrisé et endommagé de façon permanente. Alors que le mot cirrhose est le plus souvent entendu lorsque les gens parlent d'une maladie du foie induite par l'alcool, la cirrhose est causée par de nombreuses formes de maladie du foie.
Bien que la fibrose soit réversible, il y a un point où les dommages deviennent trop importants et le foie ne peut pas se réparer. Il n'existe aucun traitement qui puisse guérir la cirrhose. Si possible, le traitement de la cause sous-jacente de la cirrhose peut empêcher votre cirrhose de s'aggraver et aider à prévenir une insuffisance hépatique. Un traitement réussi peut lentement améliorer certaines de vos cicatrices hépatiques. Il est important d'éviter les choses qui pourraient endommager davantage votre foie, comme l'alcool, certains médicaments et les aliments gras. Le traitement d'une personne atteinte de cirrhose signifie souvent gérer les symptômes de la cirrhose et prévenir d'autres dommages pour éviter une insuffisance hépatique. Les médecins traitent l'insuffisance hépatique par une transplantation hépatique. Une personne atteinte de cirrhose court un risque très élevé de développer un cancer du foie. Il est très important de bénéficier d'une surveillance régulière du cancer du foie si vous souffrez de cirrhose; la plupart des personnes qui développent un cancer du foie présentent des signes de cirrhose. Les médecins traitent également le cancer du foie par une greffe. Il est important de noter que les gens vivent souvent avec une cirrhose pendant longtemps avant que l'option de la transplantation hépatique ne soit discutée.
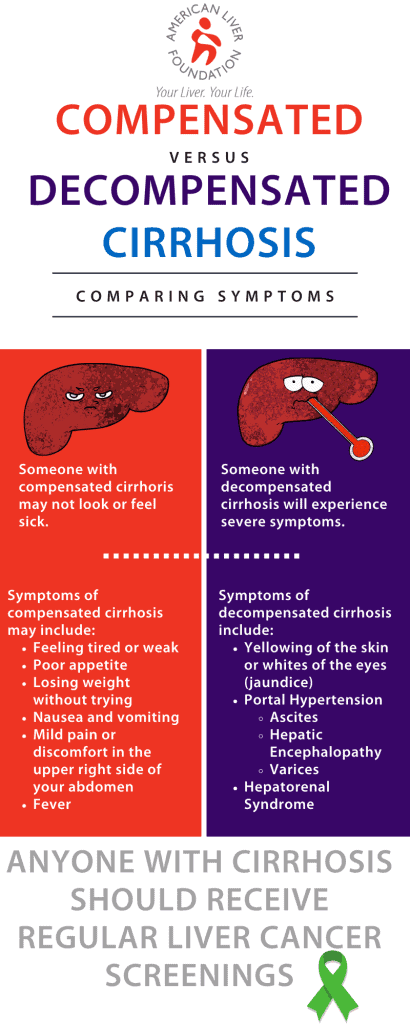
Lorsque nous parlons de cirrhose, il est important de se rappeler qu'il existe une grande différence entre le fonctionnement du foie et la progression de la maladie. Nos foies sont résistants et continuent de fonctionner même lorsqu'ils sont gravement cicatrisés; à cause de cela, certaines personnes peuvent ne pas ressentir de symptômes ou subir des tests d'enzymes hépatiques élevés même si leur foie est endommagé. Il est important de parler à votre médecin de vos risques de maladie du foie afin que vous puissiez subir des tests d'imagerie qui peuvent aider à diagnostiquer les lésions hépatiques.
La cirrhose est souvent classée comme compensée ou décompensée. Une personne avec une cirrhose compensée n'a pas nécessairement l'air ou se sent malade; leurs symptômes de la maladie peuvent être légers ou inexistants même si le foie est gravement cicatrisé. Une personne atteinte de cirrhose décompensée se sentira malade et semblera malade car son foie a du mal à fonctionner.
Lorsqu'une personne souffre de cirrhose, son foie rétrécit et devient dur, ce qui a un impact considérable sur la capacité du foie à traiter les quantités massives de sang dont il est responsable. Saviez-vous que le rôle le plus important du foie est de filtrer notre sang toute la journée, tous les jours? À tout moment, votre foie contient environ une pinte, soit 13% de l'approvisionnement total en sang du corps; le foie filtre plus d'un litre de sang chaque minute, soit environ 22 gallons de sang par heure et plus de 250 gallons de sang sur une période de 24 heures. Il existe deux sources qui fournissent tout ce sang au foie: le artère hépatique et la veine porte hépatique. L'artère hépatique amène du sang riche en oxygène dans le foie. Le sang provenant de notre système digestif pénètre dans le foie par la veine porte hépatique transportant des nutriments, des médicaments ou des toxines.
Quand quelqu'un a une cirrhose décompensée, le tissu cicatriciel bloque le sang destiné à circuler dans la veine porte, provoquant une augmentation de la pression connue sous le nom de hypertension portale. Le sang transporté dans la veine porte est rempli de protéines, de toxines et d'autres «substances» destinées à être filtrées par le foie. Le sang incapable de pénétrer dans le foie doit trouver de nouvelles voies; parce que le sang ne pénètre pas dans le foie, les nutriments, les toxines et autres substances du système digestif ne sont pas correctement filtrés. L'hypertension portale est responsable de symptômes tels que varices, ascite et encéphalopathie. Le syndrome hépatorénal peut également survenir lorsqu'une personne a une cirrhose décompensée.
Les varices
Lorsque le sang ne peut pas circuler à travers la veine porte dans le foie, il est obligé de trouver de nouvelles voies, telles que les veines de l'estomac et de l'œsophage. Ces veines hypertrophiées sont appelées varices. Ces petites veines ne sont pas censées transporter autant de sang pour qu'elles puissent gonfler, couler du sang ou même se rompre, provoquant des saignements potentiellement mortels. Les varices ne provoquent généralement aucun symptôme à moins qu'elles ne saignent. Les signes de varices hémorragiques comprennent:
- Vomir de grandes quantités de sang
- Selles noires, goudronneuses ou sanglantes
- Étourdissements
- Perte de conscience (dans les cas graves)
Les médecins peuvent visualiser ces varices en insérant un endoscope (un tube mince et flexible) dans la bouche, jusqu'à l'œsophage et l'estomac. Si nécessaire, le médecin les bandera ou les attachera pour étrangler la veine et les empêcher d'éclater.
Ascite
L'augmentation de la pression de l'hypertension portale provoque une infiltration de liquide et une accumulation dans la cavité abdominale. C'est ce qu'on appelle l'ascite. Les personnes atteintes d'une maladie du foie peuvent présenter différentes quantités d'accumulation de liquide - une petite accumulation de liquide peut ne causer aucun symptôme, mais à mesure que la quantité de liquide augmente, elle peut entraîner une augmentation du tour de taille et une prise de poids. Lorsque de grandes quantités de liquide s'accumulent dans le ventre, cela peut entraîner un gonflement et une douleur et être très inconfortable. Le ventre devient dur à cause de l'accumulation de liquide, peut ressembler à un ventre de grossesse et le nombril peut être poussé. Certaines personnes atteintes d'ascite peuvent développer des jambes et des chevilles enflées, appelées œdème. L'ascite peut s'infecter sans raison appelée péritonite bactérienne spontanée. Cette infection doit être traitée tôt avec les bons antibiotiques; si elle n'est pas traitée, l'infection peut être mortelle. Une personne atteinte de péritonite bactérienne spontanée se sentira généralement encore plus mal à l'aise et ressentira une sensibilité abdominale; ils peuvent développer une fièvre.
L'ascite est traitée avec un régime pauvre en sodium, des médicaments appelés diurétiques, l'élimination du liquide ou une intervention chirurgicale pour rediriger le flux sanguin. La réduction du sodium, ou du sel, est une thérapie de première intention pour l'ascite. Si vous avez une ascite, assurez-vous d'en apprendre davantage auprès d'un nutritionniste spécialisé dans le foie sur vos besoins uniques. Des médicaments appelés diurétiques peuvent être prescrits pour que les reins excrètent plus de sodium et d'eau dans votre urine, ce qui vous fait uriner plus fréquemment. Parfois, les diurétiques ne suffisent pas et le liquide continuera à s'accumuler. Lorsque cela se produit, quelqu'un peut avoir une procédure appelée paracentèse thérapeutique. Pendant la paracentèse, un médecin, généralement un radiologue interventionnel, utilise une échographie pour guider une aiguille dans l'abdomen et évacuer le liquide hors du corps. Le liquide se reconstituera et la procédure devra être répétée. Si quelqu'un continue à avoir une accumulation de liquide ou si d'autres traitements ne fonctionnent pas, un médecin peut envisager un Procédure TIPS (shunt portosystémique intrahépatique transjuglar). Lors d'une procédure TIPS, une nouvelle voie est créée pour relier la veine porte, ou l'une de ses branches, à une veine en circulation générale, en contournant le foie. Bien que ce placement de shunt puisse améliorer l'ascite, il peut également provoquer une aggravation de l'encéphalopathie hépatique ou de la fonction hépatique.
Encéphalopathie hépatique
L'ammoniac est un déchet produit lorsque notre corps digère les protéines. Le foie transforme l'ammoniac, le décompose en quelque chose appelé urée et l'envoie à nos reins pour être libéré dans l'urine. Lorsqu'une personne souffre de cirrhose, l'ammoniac n'est pas éliminé, s'accumule, se déplace vers le cerveau et provoque la confusion, la désorientation, le coma et même la mort. Il s'agit d'une encéphalopathie hépatique.
En savoir plus sur l'encéphalopathie hépatique dans notre centre de ressources HE.
Syndrome hépatorénal
Le foie est le plus gros filtre du corps, mais travaille en étroite collaboration avec nos reins pour éliminer les déchets de notre corps. Lorsqu'une personne a une cirrhose, elle peut développer une complication grave où ses reins commencent à se détériorer progressivement. C'est ce qu'on appelle le syndrome hépatorénal.
Apprenez-en davantage sur le syndrome hépatorénal dans notre centre de ressources HRS.
La jaunisse
Nos globules rouges contiennent une substance appelée hémoglobine qui est responsable du transport de l'oxygène; la bilirubine est un produit chimique jaune présent dans l'hémoglobine. Votre corps construit de nouvelles cellules pour remplacer les globules rouges décomposés et les anciennes sont transformées dans le foie. La dégradation des anciennes cellules libère de la bilirubine. Un foie sain élimine la bilirubine du corps. Si le foie ne parvient pas à remplir cette fonction, la bilirubine s'accumule dans le corps et votre peau ou les blancs ou vos yeux peuvent paraître jaunes. C'est la jaunisse.
Cette accumulation de bilirubine peut également faire que l'urine d'une personne devienne très sombre ou que sa crotte soit de couleur pâle. L'excès de bilirubine est excrété dans l'urine, ce qui fait que le pipi de quelqu'un a l'air très foncé et brun, presque comme un soda au cola. Le manque de bilirubine qui pénètre dans l'intestin fait que les selles d'une personne sont de couleur très claire. La jaunisse ne survient pas seulement chez les personnes atteintes de cirrhose. De nombreux bébés en bonne santé ont la jaunisse au cours de la première semaine de leur vie. La jaunisse peut également être due à des maladies du sang, à des maladies génétiques, à des blocages des voies biliaires, à des infections (comme l'hépatite A) et même à certains médicaments.
L'American Liver Foundation est seule responsable de ce contenu, rendu possible grâce au généreux soutien de Mallinckrodt et Salix.
Dernière mise à jour le 5 août 2022 à 05h00